Diabetes mellitus: Anzeichen, Typen und Behandlung
Schätzungsweise 11 Millionen Menschen in Deutschland sind an Diabetes mellitus erkrankt, auch bekannt als Zuckerkrankheit. Was verursacht die chronische Stoffwechselstörung und welche Folgen hat die Diagnose für Betroffene?
-

- © Getty Images/Halfpoint Images
Kurzübersicht: Häufige Fragen und Antworten
Wie merke ich, dass ich Diabetes habe? Bei Diabetes können häufiger Harndrang, anhaltender Durst, unerklärlicher Gewichtsverlust, Müdigkeit und Sehstörungen auftreten.
Wie kommt es zu Diabetes? Diabetes entsteht, wenn der Körper nicht mehr in der Lage ist, den Blutzuckerspiegel richtig zu regulieren, entweder weil die Bauchspeicheldrüse nicht genug Insulin produziert (Typ-1-Diabetes) oder weil der Körper nicht mehr richtig auf Insulin reagiert (Typ-2-Diabetes).
Kann man von zu viel Süßem Diabetes bekommen? Der Konsum von zu viel Zucker verursacht nicht automatisch Diabetes. Jedoch kann eine Ernährung mit hohem Zuckergehalt zu Übergewicht und Fettleibigkeit führen, was das Risiko für Typ-2-Diabetes signifikant erhöht.
Artikelinhalte im Überblick:
Was ist Diabetes?
Diabetes mellitus ist eine Erkrankung des Stoffwechsels, genauer des Zuckerstoffwechsels. Die chronische Krankheit hat verschiedene Ursachen und spielt weltweit eine immer größere Rolle. In Deutschland sind etwa neun bis zehn Prozent der Erwachsenen betroffen – Tendenz steigend.
Hinzu kommen Menschen mit einer gestörten Glukosetoleranz, die als Vorstufe des Diabetes gilt (Prädiabetes). Außerdem wird von einer hohen Dunkelziffer ausgegangen.
Was ist der Unterschied zwischen Diabetes Typ 1 und Typ 2?
Grundsätzlich werden zwei Hauptformen des Diabetes mellitus unterschieden:
Diabetes Typ 1: Es handelt sich um eine nicht heilbare Autoimmunkrankheit, die meist schon im Kindes- oder Jugendalter auftritt.
Diabetes Typ 2: Die häufigere Form wird meist erst im höheren Lebensalter diagnostiziert, weshalb sie früher häufig auch als "Altersdiabetes" bezeichnet wurde. Neben einer erblichen Veranlagung begünstigt auch ein ungesunder Lebensstil die Entstehung der Erkrankung.
Weitere Diabetes-Formen
Daneben gibt es seltenere Sonderformen, die sich deutlich bezüglich Ursachen und Therapien unterscheiden:
Diabetes insipidus: Störung des Wasser-Elektrolythaushaltes
LADA (latent autoimmune diabetes in adults): ein spät auftretender Typ-1-Diabetes
MODY (Maturity Onset Diabetes of the Young): Erwachsenendiabetes, der schon bei Kindern und Jugendlichen auftritt)
Schwangerschaftsdiabetes (Gestationsdiabetes)
Diabetes mellitus: Typische Anzeichen
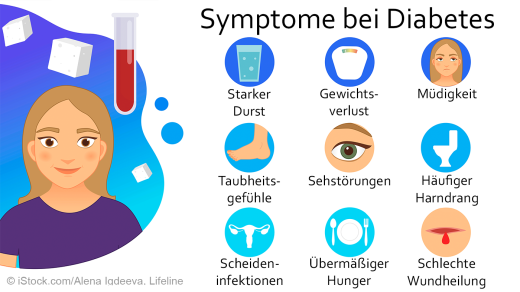
Die Symptome des Diabetes entwickeln sich oft schleichend und können zunächst unbemerkt bleiben. Sie treten vor allem dann auf, wenn der Zuckerspiegel im Blut extrem hoch oder niedrig ist. Je nach Diabetes-Typ stehen verschiedene Symptome im Vordergrund.
Symptome bei Diabetes Typ 1
Typische Anzeichen für Typ-1-Diabetes sind ständiger Durst und vermehrter Harndrang. Auch ein starker Gewichtsverlust kann auf Typ-1-Diabetes hindeuten. Weitere mögliche Symptome sind:
- Müdigkeit/Schwäche/Antriebslosigkeit
- starker Hunger oder Appetitlosigkeit
- plötzlicher Gewichtsverlust
- schlecht heilende Wunden
- erhöhte Anfälligkeit für Infekte
- Sehstörungen ("Verschwommensehen")
Bei starker Überzuckerung (Hyperglykämie) besteht zudem die Gefahr schwerwiegender Komplikationen bis hin zur Bewusstlosigkeit (diabetischen Koma).
Symptome bei Diabetes Typ 2
Bei Typ-2-Diabetes sind die Symptome meist weniger ausgeprägt und unspezifischer. Anzeichen können sein:
- Antriebs- und Leistungsschwäche, Müdigkeit
- Konzentrationsschwäche
- depressive Verstimmung
- übermäßiger Hunger
- Infektanfälligkeit
- Juckreiz
Ursachen für Diabetes
Die Körperzellen benötigen Glukose (Zucker) zur Energiegewinnung. Insulin übernimmt dabei die Rolle eines Türöffners: Das körpereigene Hormon, das in der Bauchspeicheldrüse gebildet wird, sorgt dafür, dass die Glukose in die Körperzellen gelangt.
Bei Diabetes mellitus ist dieser Vorgang gestört und es kommt zu steigenden Blutzuckerwerten. Je nach Diabetes-Typ hat dies unterschiedliche Ursachen.
Typ 1 Diabetes: Absoluter Insulinmangel
Beim Typ-1-Diabetes liegt eine Funktionsstörung der Betazellen (Inselzellen) der Bauchspeicheldrüse (Langerhanssche Inseln im Pankreas) vor. In der Folge wird kein Insulin mehr produziert. Die Diabetes-Form wird auch als insulinabhängiger Diabetes bezeichnet.
Die Ursache für die nicht funktionierenden Betazellen ist bis heute nicht vollständig bekannt. Fakt ist, dass eine erbliche Vorbelastung eine Rolle spielt. Aber auch Umweltfaktoren wie eine kurze Stilldauer nach der Geburt oder Virusinfektionen scheinen die Entstehung zu begünstigen.
Typ 2 Diabetes: Relativer Insulinmangel
Beim Typ-2-Diabetes sind die Inselzellen zunächst insulinempfindlich. Im Laufe der Zeit kommt es zu einer vorwiegenden Insulinresistenz mit relativem Insulinmangel bis hin zu einer vollständigen Insulinresistenz.
Das bedeutet, dass zwar zunächst ausreichend Insulin von der Bauchspeicheldrüse produziert wird, die Körperzellen aber zunehmend unempfindlich dagegen werden, bis sie gar nicht mehr auf das Hormon reagieren.
Das Insulin wirkt dann nicht mehr ausreichend und öffnet die Zellen für die Zuckeraufnahme nicht richtig. Meistens liegt auch hier eine genetische Veranlagung vor. Dazu müssen jedoch noch andere Faktoren kommen: Übergewicht und Bewegungsmangel sind die wichtigsten. Sie sind dafür verantwortlich, dass die Zelltüren "klemmen". Mehr als 90 Prozent der Diabetiker*innen leiden an Typ-2-Diabetes.
Untersuchungen und Diagnose bei Diabetes mellitus
Bei Verdacht auf Diabetes sollte zunächst eine hausärztliche Praxis aufgesucht werden. Vor allem Menschen, die in letzter Zeit ungewöhnlich viel Durst verspüren, häufig zur Toilette müssen (auch nachts), sich abgeschlagen fühlen und in deren Familie Diabetes bekannt ist, sollten sich unbedingt an einen*eine Arzt*Ärztin wenden.
Nach der Erhebung der Krankheitsgeschichte (Anamnese) werden Mediziner*innen folgende Untersuchungen durchführen:
Bestimmung des Nüchtern-Blutzuckers im Blut
Bestimmung des HbA1c-Werts (Langzeitblutzucker) im Blut
Oraler Glukosetoleranztest (oGTT), auch Zuckerbelastungstest genannt
Werte bei Diabetes
Der*die Arzt*Ärztin kann bei Verdacht auf Diabetes verschiedene Untersuchungen durchführen kann. Folgende Werte können bei Diabetes auffällig sein:
Nüchtern-Blutzucker: Liegt er wiederholt über 126 mg/dl, liegt ein Diabetes vor. Mehrfache Nüchtern-Blutzuckerwerte zwischen 100 und 125 mg/dl sprechen für einen Prädiabetes. Ein normaler Zuckerwert liegt nüchtern unter 125, besser unter 100 mg/dl.
HbA1c-Wert: Ist der HbA1c-Wert bei 6,5 Prozent oder höher, spricht das für Diabetes. Bei einem HbA1c zwischen 5,7 bis 6,4 Prozent besteht bereits ein Prädiabetes. Gesunde Menschen liegen mit ihrem HbA1c-Wert unter 5,7 Prozent.
Oraler Glukosetoleranztest (oGTT): Zwei Stunden nach Aufnahme einer Glukoselösung liegt bei Werten über 200 mg/dl (bzw. 11,1 mmol/l) sehr wahrscheinlich ein Diabetes vor.
Bei Typ-1-Diabetes können außerdem Antikörper gegen die Bauchspeicheldrüse oder Insulin im Blut festgestellt werden. 90 Prozent der Neu-Erkrankten tragen diese in sich.
Behandlung von Diabetes
Beim Typ-1-Diabetes muss der absolute Insulinmangel ausgeglichen werden. Insulin kann dem Körper auf verschiedene Arten zugeführt werden: per Spritze oder Pumpe. Außerdem gibt es unterschiedliche Insulinarten.
Beim Typ-2-Diabetes spielen zum einen nicht-medikamentöse Maßnahmen zur Behandlung eine wichtige Rolle, zum anderen stehen eine Reihe von Medikamenten zur Regulierung des Blutzuckerspiegels zur Verfügung. Alle Behandlungsmaßnahmen sollen schweren Folgeerkrankungen an Nerven, Gefäßen und Organen vorbeugen. Dabei ist auch die Kontrolle des Blutzuckerspiegels durch regelmäßige Blutzuckermessung notwendig.
Die wichtigsten nicht-medikamentösen Maßnahmen sind:
- richtige Ernährung,
- ausreichend Bewegung
- Abbau von Übergewicht
Zu den Medikamenten bei Diabetes zählen:
- orale, blutzuckersenkende Medikamente (Antidiabetika)
- Insulin
Nur in wenigen, fortgeschrittenen Fällen müssen Menschen mit Diabetes Typ 2 Insulin spritzen. Der Blutzuckerspiegel lässt sich normalerweise gut über eine richtige Ernährung, ausreichend Bewegung und blutzuckersenkende Medikamente regulieren. Wenn die Bauchspeicheldrüse entlastet wird, kann auch das Insulin wieder leichter Blut in die Zellen transportieren.
Gut zu wissen:
Es gibt heute vielfältige Behandlungsmöglichkeiten, die helfen können, das Leben mit Diabetes gut in den Griff zu bekommen. Moderne und leicht zu bedienende Blutzuckermessgeräte machen die Kontrolle des Blutzuckerspiegels über eine Blutzuckermessung deutlich einfacher als noch vor einigen Jahren.
© FUNKE Digital Video
Mögliche Folgeerkrankungen bei Diabetes
Bei einem schlecht eingestellten Diabetes ist das Risiko hoch, dass feine und große Blutgefäße, Nerven und Organe wie die Niere durch den dauerhaft zu hohen Blutzucker geschädigt werden. Deshalb kann es bei Diabetes vor allem zu diesen Folgeerkrankungen kommen:
Diabetischer Fuß (Wundheilungsstörung)
Diabetische Retinopathie (Augenerkrankung)
Diabetische Neuropathie (Nervenerkrankung)
Herz-Kreislauf-Erkrankungen
Diabetische Nephropathie (Nierenschädigung)
Aufgrund der möglichen Folgen sollten die Füße, die Augen und der Blutdruck sowie die Blutfettwerte regelmäßig untersucht werden. Besonders die Füße sind gefährdet, da durch die möglicherweise schlechte Durchblutung bereits kleine Wunden durch verzögerte Wundheilung zu großen Problemen führen können.
Hier mehr über Komplikationen bei Diabetes lesen.
Prognose und Vorsorge bei Diabetes
Aktuelle Forschungen belegen, dass ein gutes Selbstmanagement in Bezug auf die chronische Krankheit das Leben mit Diabetes deutlich verlängert. Das gilt sowohl für Typ-1- als auch für Typ-2-Diabetes.
Typ-1-Diabetes ist eine chronische Krankheit, die nicht heilbar ist. Bei Betroffenen spielt die lebenslange Versorgung mit Insulin eine sehr wichtige Rolle. Durch die heutigen Möglichkeiten der Behandlung ist ein nahezu normales Leben möglich. Das Risiko für Folgeerkrankungen lässt sich durch einen gut eingestellten Blutzucker reduzieren.
Auch Typ-2-Diabetes ist nicht heilbar. Er lässt sich aber gut in den Griff bekommen. Dazu gehört eine Umstellung des Lebensstils und der Ernährung. Oft führt schon eine Gewichtsabnahme dazu, dass sich der Blutzuckerspiegel normalisiert. So kann das Risiko für Folgeerkrankungen deutlich gesenkt werden.
Im Rahmen eines DMP-Programms (Disease Management Programm) kontrolliert der*die Arzt*Ärztin die Blutwerte und Füße regelmäßig, sodass die Therapie jederzeit angepasst werden kann. Durch diese engmaschige Betreuung soll das Risiko für die bekannten Folgeerkrankungen deutlich gesenkt werden.
Vorbeugung von Diabetes Typ 2
Bei genetischer Vorbelastung und anderen Risikofaktoren kann dem Ausbruch eines Typ-2-Diabetes vorgebeugt werden. Sind die Blutzuckerwerte hin und wieder erhöht sind, werden folgende Maßnahmen empfohlen, die den Ausbruch des Diabetes in den meisten Fällen verhindern:
Gewichtsabnahme um 5-7 Prozent innerhalb von 3 Monaten
Mindestens 2,5 Stunden körperliche Aktivität pro Woche
Mindestens 15 Gramm faserhaltige Ballaststoffe pro 1.000 Kilokalorien
Maximal 30 Prozent Fettanteil in der Nahrung
Maximal 10 Prozent gesättigte Fettsäuren in der Nahrung
Außerdem sollte der Blutzucker regelmäßig kontrolliert und mit einem*einer Internist*in oder Diabetolog*in abgestimmt werden, um Gefäße, Nerven und Organe zu schonen.